作者:储呈玉 复旦大学附属华山医院甲状腺乳腺外科副主任医师
10月是“粉红丝带乳腺癌防治月”,很多人的目光将再次聚焦“红颜杀手”乳腺癌。根据世界卫生组织国际癌症研究机构(IARC)发布的2020年全球最新癌症负担数据,乳腺癌取代肺癌,成为“全球第一大癌”。对于“红颜杀手”,我们的确应当保持警惕。但是,“谈癌色变”也大可不必。随着医学水平的不断提高,对乳腺癌认识的不断深入,在一定程度上是完全能够做到可防可控的。我们需要科学认识乳腺癌。
乳腺癌预防
坚持健康的生活方式能够降低患癌的风险,包括规律的作息、均衡的饮食、适当的运动、良好的心态等等。这个放之四海而皆准的道理大家都懂,有时候践行起来却很难。如何远离乳腺癌?广大女性朋友应当注意以下三点:①避免外源性的雌激素摄入;②加强锻炼,增加雌激素以及雌激素代谢产物的排出,避免不健康的生活方式;③健康体检有助于发现癌前期病变,如果发现癌前期病变,采取适当的预防措施。

世界卫生组织把每年10月定为“乳腺癌防治月”,并将“粉红丝带”作为全球公认标识,旨在唤起女性对乳腺癌的警惕。
乳腺癌早诊早治
早期乳腺癌的治愈率可达90%以上,因此早诊早治极为关键。
正确的乳腺自检也是及时发现乳腺异常变化的重要方法。不过很多女性朋友自检发现的乳房肿块都是因为没有掌握恰当的手法,多数都是“捏起来摸”。而且早期的病灶一般肿块体积都很小,尤其是以钙化灶为表现的,压根摸不出个啥。所以说要做到乳腺癌的早发现早诊断,乳腺自检还远远不够,更为重要的是去医院做定期检查。
40岁以下的女性朋友推荐一年一次的常规超声检查,40岁以上、体检或超声有异常发现、或是有明确高危因素,推荐超声结合乳腺X线(钼靶)检查。钼靶检查有独特的优势,能发现一些超声检测不到的早期甚至癌前期病变,对于这类病灶,我们还可以实施钼靶下的立体定位甚至活检。并且钼靶的射线剂量低,常规检查频率是可以接受的,满足条件的女性朋友还是应当定期进行钼靶检查。必要时可以选择乳腺磁共振增强。另外,如果存在性状可疑的乳头溢液,应当完善乳管镜检查。
早期乳腺癌应当采取以手术治疗为基础的综合治疗。手术方式包括保留乳房和切除乳房的手术,手术方式的选择要考虑疾病的治疗效果,用很多患者的话来讲,就是“怎么做才安全”,“怎么做才能保命”。在保证疗效的前提下,尽可能地兼顾乳腺癌患者外形和心理上的需求。能够保乳(包括通过新辅助治疗的手段或是借助肿瘤整形技术),是不幸中的万幸;不能保乳,也能够通过重建的手段让乳房“失而复得”。重建的方式,包括假体、自体组织及两者联合,各有其适用条件和优缺点。应当综合考虑患者疾病情况、组织条件、个人意愿以及医生的技术能力等因素,制定个性化的手术方案。
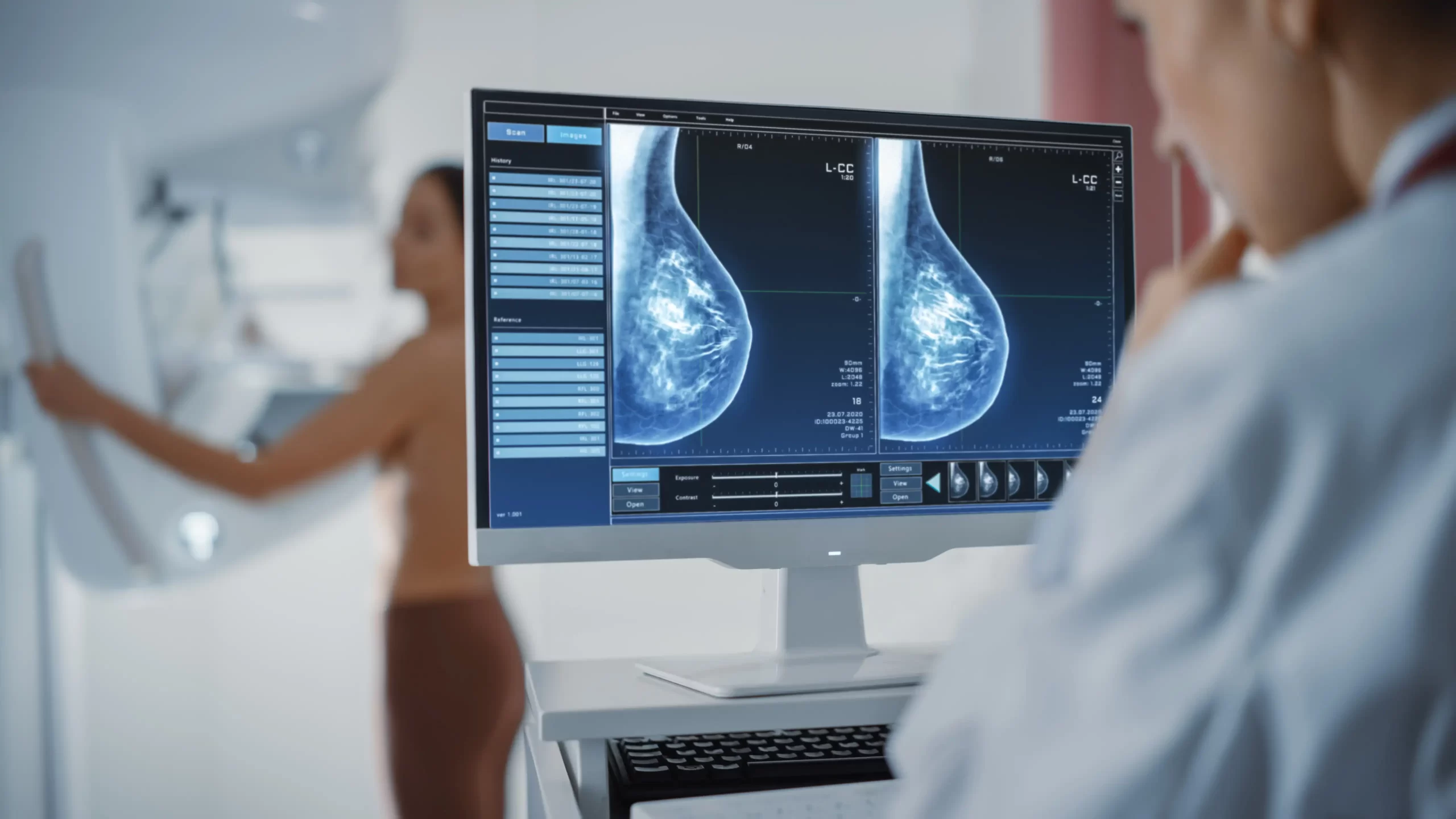
乳腺X光检查。
乳腺癌高危人群
谈到乳腺癌防治,必须要说到重点人群——乳腺癌高危人群。根据中国抗癌协会乳腺癌诊治指南与规范(2021年版),存在下列情况之一被认为是乳腺癌高危人群:(1) 有明显的乳腺癌遗传倾向者。(2) 既往有乳腺导管或小叶不典型增生或小叶原位癌(LCIS)的患者。(3) 既往30岁前接受过胸部放疗。(4) 利用Gail模型进行罹患乳腺癌风险评估,如果受试者5年内发病风险≥1.67%,则被认为是高风险个体。
家族史是乳腺癌发病最重要的危险因素,尤其是当一级亲属(母女,姐妹)在40岁以下被诊断为乳腺癌或双侧乳腺癌。有家族史的妇女很可能携带着BRCA1/BRCA2基因突变,这个基因也是跟着BRCA1基因突变携带者美国好莱坞女星安吉丽娜·朱莉火了一把。其他与遗传性乳腺癌相关的基因还有TP53、PTEN、CDH1等等。符合条件的人群可以通过基因检测进行筛查。
癌前期病变也是乳腺癌重要的危险因素,包括不典型增生或原位癌。有癌前期病变病史的女性,乳腺癌终生风险显著增高。需要引起足够重视,采取合理干预,密切随访。
高危人群应当增加随访频率。对于一部分乳腺癌高危人群,还可以从合理应用预防性治疗药物(化学预防)以及预防性手术两个方面着手。不过,在这两点上目前国内还缺乏足够的证据和相应的指南,具体实施起来还需要由专业医生全面审慎地进行考量,把握适用条件,分析潜在获益与伤害。
